CHE COSA E’ LA LUSSAZIONE DI SPALLA ?
E’ la fuoriuscita completa della testa omerale dalla glena. La causa più frequente è rappresentata da un trauma che determina la perdita dei rapporti tra questi due segmenti con la conseguente rottura dei tessuti deputati alla loro stabilità, in particolare dei legamenti e della capsula articolare. Una spalla che tende a lussarsi più volte, pone una condizione definita di “instabilità cronica di spalla”.
CHE COSA E’ LA SUBLUSSAZIONE DI SPALLA ?
Questa condizione si viene a creare quando la spalla fuoriesce dalla sua sede ma rientra subito dopo. Le cause di questo evento possono essere eventi traumatici, ma anche ad una progressiva usura dei legamenti e della capsula articolare, manifestandosi con una spalla dolorosa ed instabile. Una spalla che tende a sublussarsi più volte pone una condizione definita di “microinstabilità di spalla”.
CHE COSA SI ROMPE NELL’INSTABILITA’ DI SPALLA ?
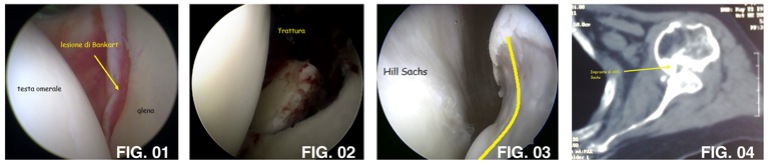
La prima struttura che si rompe è il labbro glenoideo. A questa struttura è attaccata la capsula articolare che risulta quindi anch’essa insufficiente a mantenere la testa omerale nella sua posizione. Tecnicamente questa lesione viene chiamata “di Bankart”. (figura 1) Lesioni simili, ma che indicano una incontinenza della stessa struttura, sono le lesioni di Perthes oppure di Broca. Più raramente la lesione può determinarsi direttamente a livello della capsula articolare oppure dal versante omerale della capsula omerale (la cosiddetta lesione HAGL).
Nella terminologia di una lussazione di spalla si parla di “frattura”: questa si riferisce a due situazioni. La prima è rappresentata della “frattura di Bankart” (figura 2): succede quando durante la lussazione la testa omerale scheggia il contrapposto osso glenoideo (glena) su cui sono attaccati il labbro e la capsula. E’ una lesione più complessa e può necessitare un intervento in artroscopia oppure a cielo aperto. La seconda è la cosiddetta “frattura o lesione di Hill-Sachs” (figura 3) che è l’impronta sulla testa omerale della glena quando vi è una lussazione di spalla: è quindi una frattura da impatto piuttosto che un vero distacco dell’osso. (figura 4) Altre lesioni sono le lesioni SLAP dell’ancora bicipitale oppure le lesioni della capsula posteriore (lussazione posteriore di spalla).
CHE COSA NON PUO’ FARE UN SOGGETTO CON UN’INSTABILITA’ DELLA SPALLA ?
I problemi principali sono rappresentati dalla insicurezza del paziente ad eseguire determinati movimenti, dal dolore causato dall’aumentato movimento dell’articolazione e in casi più avanzati dalla continua fuoriuscita della spalla anche per gesti banali (come prendere un oggetto oppure durante il sonno). Questi problemi possono limitare il paziente sul lavoro, impedire la pratica di attività sportive oppure, in casi più gravi, condizionare una normale vita quotidiana.
CHI E’ PIU’ A RISCHIO ?
Tutti possiamo subire una lussazione di spalla! Sono più a rischio le persone giovani e che eseguono sport di contatto (rugby, arti marziali) oppure sport a rischio di caduta sul braccio (come motociclismo, calcio). Il rischio di lussazione si riduce con l’aumento dell’età (una persona di 40 anni avrà minori possibilità di lussarsi rispetto ad una persona di 16 anni) perché tutti perdiamo progressivamente elasticità con il passare degli anni. Un altro fattore di rischio è rappresentato da una eccessiva lassità delle spalle che alcune persone (specialmente donne) hanno dalla nascita. Questo può portare a lussazioni oppure sublussazioni della spalla senza riferire traumi importanti.
COSA SERVE PER PORRE DIAGNOSI DI INSTABILITA’ DI SPALLA ?
L’analisi della storia clinica del paziente e una visita accurata permettono nella maggior parte dei casi di diagnosticare una instabilità e le sue varie forme. Lo studio del danno anatomico è di pertinenza degli esami d’immagine che devono determinare il grado di lesione capsulo-legamentoso e l’eventuale mancanza ossea della glena e/o dell’omero.
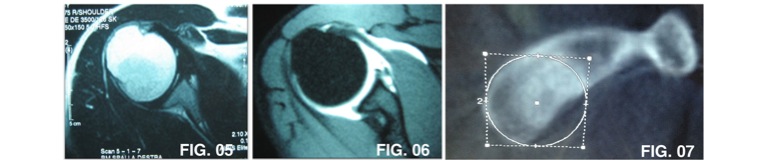
Oltre alle radiografie della spalla in varie proiezioni (antero-posteriore, ascellare e a “Y” della scapola) gli esami più importati sono rappresentati dalla Risonanza Magnetica Nucleare (RMN) (figura 5) e dall’artro-TAC oppure artro-RMN (figura 6). Quest’ultimi due esami permettono di evidenziare più accuratamente il grado di lesione e le rotture complesse in quanto “gonfiano” l’articolazione della spalla permettendo di vedere in maniera più accurata il complesso capsulare-legamentoso. Un paragone pratico è rappresentato da un buco in un palloncino: è molto più facile capire dove è il buco quando lo si gonfia. Un altro esame richiesto è rappresentato dall’esame TAC con misurazione del difetto glenoideo mediante il metodo PICO oppure Sugaya: consiste nell’analisi esatta e nella quantificazione della mancanza di glena. (figura 7)
QUALI SONO LE TERAPIE ?
Innanzitutto una spalla APPENA lussata deve essere RIDOTTA (ridurre in termini medici significa riposizionare la testa nella sua sede) al più presto, possibilmente in una struttura idonea che può eseguire esami radiografici (prima per confermare la lussazione e dopo per confermare la riduzione) e, se necessario, di praticare una sedazione per facilitare la manovra e renderla meno traumatica.
Il corretto trattamento delle prime lussazioni è nella maggior parte dei casi conservativo (significa non chirurgico) e prevede, dopo la riduzione, un periodo di riabilitazione e l’utilizzo cauto dell’arto. Il trattamento chirurgico in acuto e dopo la prima lussazione viene riservato ai pazienti giovani e sportivi che devono avere da subito le più alte probabilità di recupero completo della propria spalla e le più basse probabilità che la lussazione si ripeta.
Se la spalla continua a lussarsi oppure non permette le normali attività, può essere consigliato un intervento chirurgico di riparazione della capsula (capsuloplastica oppure capsulorrafia). Al giorno d’oggi la tecnica più corretta è rappresentato da una riparazione dei legamenti e della capsula in artroscopia (capsuloplastica artroscopica). La chirurgia a cielo aperto è riservata ai casi più complessi con un eccessivo consumo osseo-legamentoso oppure quando le lussazioni sono state talmente numerose da creare un danno eccessivo della capsula.
IN CHE COSA CONSISTE LA RIPARAZIONE ARTROSCOPICA DELLA SPALLA ?
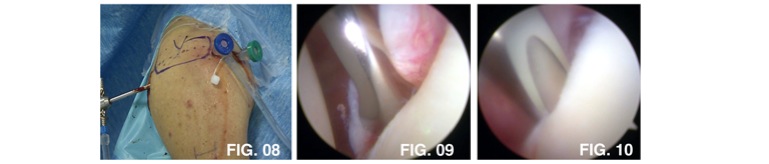
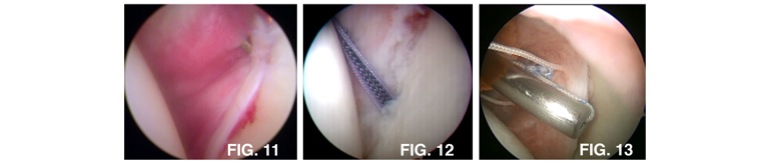
La tecnica artroscopica viene denominata capsuloplastica artroscopica e consiste nel vedere e nel riparare le strutture lesionate tramite piccoli fori attraverso i quali si fanno passare una telecamera e sottili strumenti chirurgici (figura 8). Questa tecnica riduce il dolore post-operatorio, riduce le incidenze di complicazioni (quali l’infezione e la rigidità) e semplifica il recupero del movimento. La riparazione è preceduta dalla liberazione (figura 9), dalla rimozione della cicatrice (figura 10) e dalla conferma della corretta riduzione del tessuto (figura 11). La riparazione della capsula e dei legamenti avviene mediante piccole viti su cui sono ancorati dei fili (figura 12). Infine la capsula viene annodata sull’ancora e quindi sulla glena nella sua posizione originaria. (figura 13)
La letteratura scientifica dell’ultimo decennio appoggia ampiamente questo tipo di approccio chirurgico nell’affrontare determinati tipi di lussazioni di spalla. Anche l’esperienza dell’autore è positivo per questo tipo di intervento avendo constatato i notevoli benefici della casistica dei suoi pazienti.
E’ POSSIBILE MIGLIORARE LA RIPARAZIONE ARTROSCOPICA ? (REMPLISSAGE)
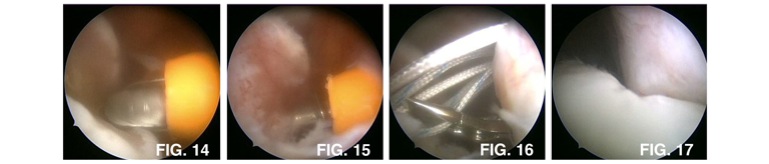
Negli ultimi anni la sperimentazione ha riportato una tecnica affidabile e riproducibile che ha ridotto i casi di fallimento in un determinato tipo di lussazioni della spalla. Questa avviene quando la lussazione ha prodotto una ampia lesione di Hill-Sachs sull’omero. Questo difetto può essere riempito dal tendine sottospinoso (uno dei tendini della cuffia dei rotatori): viene denominato remplissage (in francese significa riempimento). Si esegue quando quest’ultima è di dimensioni importanti e per rinforzare la riparazione anteriore che viene eseguita contestualmente in artroscopia. Si esegue prima di tutto rimuovendo la cicatrice ossea con motorizzato. (figura 14) Successivamente si posizionano 1 o 2 ancore nella lesione di Hill Sachs con 1 o 2 fili ciascuno (figura 15) che serviranno a ritensionare il tendine sottospinoso. Il passaggio del filo nel tendine avviene mediante uno speciale strumento che permette di attraversarlo e ritirare il filo stesso. (figura 16), L’annodamento avviene visualizzando direttamente in artroscopia la fissazione. (figura 17)
IN CHE COSA CONSISTE LA RIPARAZIONE A CIELO APERTO ?
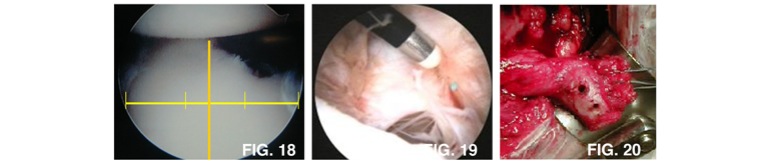
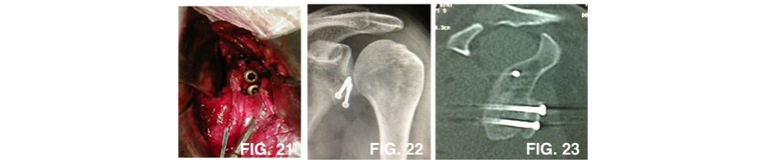
Questa tecnica si rende necessaria quando vi è un eccessivo consumo dell’osso glenoideo (figura 18) oppure quando i tessuti legamentosi e capsulari non sono più affidabili (figura 19). In questo caso è necessario spostare un osso (coracoide, figura 20) su cui è attaccato un tendine (tendini coraco-brachiali) e fissarlo alla glena mediante viti (figura 21). Questa tecnica viene chiamato tecnicamente “intervento di Latarjet” oppure “intervento di Patte-Latarjet” (figura 22 e 23). Negli ultimi anni è stata sempre più utilizzata, subendo variazioni con importati migliorie che hanno permesso di ridurre i tempi di immobilizzazione e recupero. Paradossalmente il recupero con questa tecnica è lievemente più rapida in quanto si affida ad una guarigione osso su osso invece di una guarigione osso su legamenti.
CON QUALE ANESTESIA SI ESEGUE L’INTERVENTO?
L’intervento può essere eseguito in anestesia loco-regionale oppure in anestesia generale. Il tipo di anestesia verrà discusso e concordato con il medico anestesista
COME COMPORTARSI DOPO L’INTERVENTO ?
Il postoperatorio può variare in base alla tecnica, alla qualità dei tessuti riparati e all’ampiezza della lesione. Di solito il ritorno alle normali attività quotidiane e lavorative sedentarie (per esempio mansioni d’ufficio) avviene dopo 3-5 settimane. Pazienti che svolgono attività manuali o sportive pesanti dovranno aspettare più tempo per ritornare alla massima efficienza.
La gestione della spalla da parte del paziente dopo l’intervento è importante quanto l’intervento stesso: la migliore riparazione possibile può essere vanificata se non vengono rispettati scrupolosamente i tempi di guarigione.
Subito dopo l’intervento, l’arto operato viene messo a riposo in un tutore con un piccolo cuscino (figura 24): questo periodo dura di solito 3-5 settimane. Da subito (ma solamente se specificato) vengono incoraggiati piccoli esercizi passivi (significa senza utilizzare i muscoli della spalla) e movimenti della mano e del gomito.
Gli esercizi attivi (ossia utilizzando i muscoli della spalla) vengono iniziati dopo 4-6 settimane, possibilmente mediante elastici ed eseguendo una tonificazione selettiva di determinati muscoli indicati nelle visite di controllo a seguire che il paziente deve eseguire con il dott. Giordano. Questo è molto importante perché ogni lesione (e di conseguenza ogni riparazione chirurgica) è differente: pertanto la rieducazione deve essere personalizzata. Per lo stesso motivo i terapisti della riabilitazione devono seguire scrupolosamente le indicazioni del dott. Giordano.
Nei mesi susseguenti vengono incoraggiati sempre di più esercizi complessi e contro resistenza per recuperare movimento, forza e coordinazione. Anche in questa fase è di fondamentale importanza la guida del dott. Giordano nell’impostare e dosare la ginnastica di recupero del gesto e di potenziamento, anche in relazione all’attività sportiva praticata dal paziente.
Nell’esperienza dell’Autore la ginnastica in acqua (intesa come idrochinesiterapia: una ben determinata tecnica fisioterapica) facilita il recupero funzionale dalla spalla operata. La ripresa di attività sportive di solito avviene dopo 5-9 mesi dall’intervento.

QUALI SONO I POSSIBILI RISCHI CHIRURGICI ?
Nessun intervento chirurgico è esente da possibili rischi e complicanze.
Anche l’intervento di riparazione artroscopica e a cielo aperto possono comportare problemi, seppure rari. I rischi strettamente chirurgici sono: infezione; mobilizzazione delle ancore con abrasione della cartilagine e artrosi secondaria; rigidità articolare; ri-rottura capsulo legamentosa con successive nuove lussazioni e danneggiamento dei vasi e/o dei nervi. Ci sono inoltre dei rischi generici, sia anestesiologici che cardiocircolatori.
La ri-rottura legamentosa dipende dalla mancata cicatrizzazione dei legamenti e della capsula sull’osso: in questo caso si renderà necessario l’intervento a cielo aperto.
